社会と健康 その関係に目をこらす(10) 災害と健康被害 「関連死」防止に試される地域力 ―神戸共同病院・上田耕蔵院長にきく
健康と社会の関係を考える連載の一〇回目。今回は「災害関連死」について考えます。東日本大震災からまる六年になりますが、いまだに福島を中心に認定が続いています。また熊本地震では約一五〇人が認定され、直接死の三倍になりました。なぜ発生するのか、防ぐために必要なことは―。日本で初めて「災害関連死」に着目し研究を続けている、神戸協同病院院長の上田耕蔵医師に聞きました。(土屋結記者)
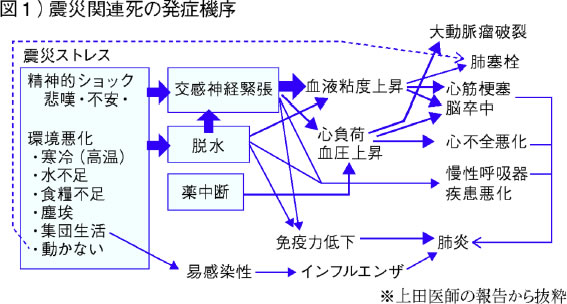
災害関連死は、災害による精神的ショックや生活環境の悪化がきっかけで起こります(図1)。高齢者や要介護者、障害者など、非常時に耐える力が弱い人に起きやすく、もともと健康な人にはほぼ起きません。しかし、長時間同じ姿勢でいると発症する肺塞栓症(エコノミークラス症候群)は中年層、ことに女性に多発するので注意が必要です。
災害関連死が初めて認識されたのは阪神淡路大震災。「避難所で肺炎が発生し、亡くなっている人が多い」と、耳にした上田医師がデータを集めてみて気づきました。
過酷な避難生活、トイレ不備による水分制限↓脱水、免疫力の低下。そうした要因が体力のない高齢者を襲い、肺炎が広がっていたとデータから分かりました。また避難所だけでなく、自宅避難者でも発生していました。
「関連死」の認定の多くは、循環器系疾患と呼吸器系疾患ですが、その他の内科系疾患でも該当。明確な基準はなく徐々に拡大しています。例えば、阪神淡路大震災では仮設住宅や施設に入った被災者は「住環境が安定した」として、関連死に認定されませんでした。また「発災から半年」という線引きも。これは東日本大震災以降、無くなっています。「個々の事情を考慮して判断するようになった」と上田医師。
納得できない死
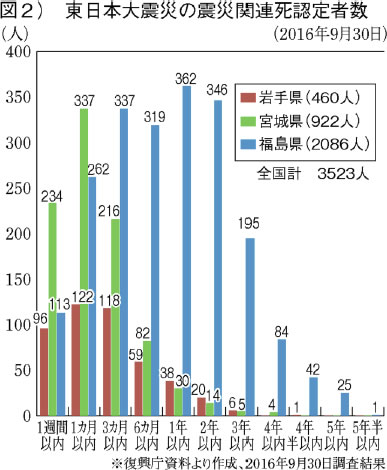
東日本大震災の関連死者数は岩手、宮城、福島の被災三県で約三五〇〇人。そのうち二〇〇〇人以上が福島県で、震災後五年というケースも二桁にのぼります(図2)。「原発事故やそれに伴う避難生活があまりに理不尽で、遺族が納得できないから」と上田医師。
原発事故は安全神話のもと対策を怠った政府や東電が起こした明らかな人災です。さらに何カ所も行き場を変える避難は過酷でした。「事故さえなければ」と思い、何年経っても申請が続くのです。
熊本地震でも直接死より関連死が多いですが、「ライフライン停止地域の広さからすると少なかったかもしれない」と上田医師はみています。これまでの教訓が活き、車中泊の被災者などへの肺塞栓症予防が呼びかけられ、避難者同士で体調変化も気にしあうようになり早く受診したからです。
一方、支援が必要な高齢者や障害者のための福祉避難所の開設がすすまず、やむなく通常避難所や車中や自宅ですごす人が多くいました。普段より人手不足な上に職員にも被災者が出て、施設に受け入れる余裕がありませんでした。
関連死防ぐまちづくり
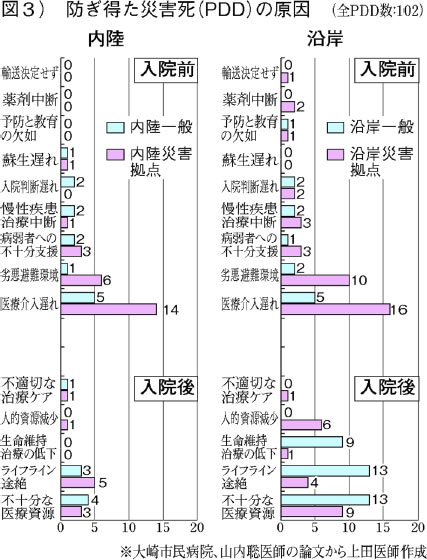
日本集団災害学会で、地域環境や病院の診療体制が通常通りなら救命できたであろう死=「防ぎえた災害死」の分析報告がありました(図3)。原因にあがったのは、入院前は「医療介入の遅れ」と「避難所や居住環境の悪化」、入院後は「医療資源不足」と「ライフライン途絶」。
関連死を防ぐには、早く異変に気づき医療につなぐこと、病院が機能していてたどり着けること、避難所などの環境を良くし安定させることが重要です。
「普段からの近所づきあいも重要」と上田医師。地域の要介護者や障害者を把握しておけば、災害時に重点的に目配りでき、対応の遅れも防げます。
* *
「災害時は“応用問題”。想定通りになることはなく、地域や職場などグループの力が試される」と上田医師。「災害の初期に力を発揮するのは自助・共助」。災害対策マニュアルの整備、避難訓練の実施、地域に出かけ問題点を見つける。災害対策は即効性のあるものは少なく、地道な活動が重要です。まちづくり、地域とのつながりが非常時でも生きるのです。
(民医連新聞 第1640号 2017年3月20日)





