フォーカス 私たちの実践 排便ケアの改善 石川・訪問看護ステーションつくし 「排便日誌」基にケア計画 下剤・浣腸減らせ苦痛和らぐ
在宅患者の多くが排便に問題を抱えています。石川県の「24時間対応型訪問看護ステーションすみれサテライト訪問看護ステーションつくし」では、「排便は、生まれてから死ぬまで続く生命の営みであり、困難を抱えることはQOLの低下につながる」と、排便ケアの改善にとりくんでいます。看護師の脇坂千歳さんの報告です。
きっかけは、事業所で受け入れていた実習生の指導教員に、浣腸の使用の多さを指摘されたことでした。浣腸や下剤の多用は自覚していましたが、「週一回しか訪問できないから」「看護師一人では、トイレへの移乗は難しい」などと、目をつぶっていました。指摘を機に、「苦痛の多い方法でなく、気持ちよく排便できるすべを考えよう」と話し合い、二〇一三年に大学主催の排便ケアプログラムに参加しました。
ブリストル便性スケール(左下)を使い、便性状、量の評価を統一。排便コントロールが困難な利用者について便秘ケアプロトコル(右下)を参考に排便日誌をつけ、排便ケア計画を立てました。
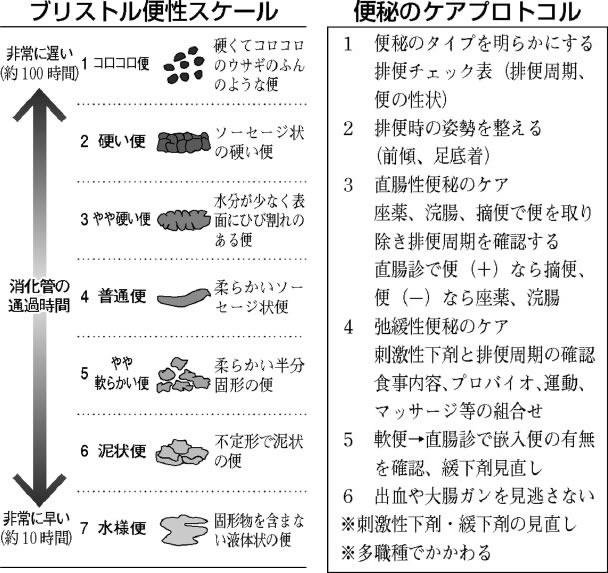
苦痛や拒否感が和らいだ
Aさん(六〇代、女性)は、要介護4で脳出血後遺症と糖尿病がありました。糖尿病管理と排便コントロールなどで訪問看護は週一回。便秘と下痢を繰り返し、嵌入便(肛門手前に固い便がたまった状態)になりやすい状態でした。緩下剤内服や浣腸、摘便をしていましたが、摘便への拒否が強く、身体的苦痛も大きいようでした。
排便日誌をつけると、Aさんの排便周期は三~四日で、週一回の訪問時のケアでは無理があると判明。そのため、(1)ポータブルトイレに移乗し適切な姿勢で排便、(2)通所系サービスと連携し週二回の排便コントロールを図る、(3)食事内容や水分量を適切にする、の三点で排便ケア計画を立てました。
とりくんでみると、(1)ポータブルトイレでの排泄は困難↓ベッドをギャッジアップして上体を起こし、足底に手を添えて力みやすいようにし、浣腸だけで排便可能に。ケアの拒否はなくなった、(2)通所系サービス利用時にトイレに座るよう試みた、(3)嚥下障害があるため決まったものを食べることが多く、食事内容の改善までは至っていない、という結果でした。
Bさん(八〇代、女性)は、要介護5で、脳出血後遺症と慢性呼吸不全。胃ろう、気管切開管理などを目的に訪問看護は週二回。訪問の前日に刺激性下剤を一二滴、その他の日は一〇滴使用し、訪問時に浣腸や摘便をしていました。訪問日以外はほとんど排便がなく、排便周期は三~四日と推察。訪問時は水様便が多かったため、訪問前日をのぞいて刺激性下剤は中止できると考え、普通便に近づけることを目標としました。
ただ家族が「下剤を止めると便秘が悪化するのでは」と不安がったため、少しずつ減量しました。
排便ケア計画を立ててから二年半後の現在は、訪問の前日は三滴に、そのほかは中止できました。また、少しの刺激で普通便が自力で出せるように。水様便だった時はなかなか出きらず、ケアに二〇分ほどかかりましたが、現在は一〇分足らずで済み、本人の負担も軽減しました。
課題は連携や生活背景
「便性スケール」の導入で便の性状、量の記録を統一でき、看護師間での情報共有、事例検討もスムーズになり、排便ケアの改善を日常的に意識するようになりました。また、便性スケールや排便日誌を使い、本人や介護者に指導もできるようになりました。
一方で、在宅では、他の職種や事業所の協力が必要なことも多く、理解を得るための工夫や情報共有に難しさを感じることも少なくありません。時には妥協しなくてはならないこともあります。介護保険に利用限度額がある中で訪問看護を増やせない、栄養の行き届いた食事を作るのは経済的に困難、などの問題もあります。「自分が利用者ならどうか?」という視点で気持ちよい排便ができるよう、継続的な支援をしていきたいと考えています。
(民医連新聞 第1625号 2016年8月1日)
- 記事関連ワード
- 介護





