磨こう ノンテクニカルスキル 初の病院医療安全委員長会議を開催
全 日本民医連は病院医療安全委員長会議を七月二一日に東京で行い、医師八一人を含む一七九人が参加しました。全国医療安全交流集会は二〇〇三年から二年に一 度開いてきましたが、昨年三月の第五回集会は震災の影響で中止に。今回は病院医療安全委員長を対象に初めて開催し、多くの医師が参加しました。ここ一〇年 のとりくみを教訓に、医療安全のさらなる向上をめざすのが目的です。報告や講演の概要を紹介します。(新井健治記者)
問題提起 安全文化の醸成を
医療安全委員長 根岸京田理事
会議の目標は(1)各病院の医療安全委員会の経験を交流し、医師が医療安全推進活動に積極 的に関わるようになるための委員会のあり方、委員長の役割を確認する(2)医療安全に関わる新たな課題についての認識を共有する(3)ノンテクニカルスキ ルを高める方法、特に職員間コミュニケーションの改善に向けてヒントを得る、の三点。
医療事故の原因は個人ではなく組織の問題と捉えるべき、というのが現在の医療安全の基本的な考え方です。エラーの発生は完全には防げないので、発生した エラーが重大事故に発展しないようにシステム上の防御策を構築することに主眼が置かれています。
民医連ではここ一〇年来、医療安全に積極的にとりくみ、重大事故を減らすなど確実に成果を挙げてきました。一方で「体内のガーゼ遺残」など、同じような事 故が再発する傾向もあります。意図的な行為である「ルール違反」や「サボタージュ」への具体的な対策は立てられてきたでしょうか。
こうした事故を減らすには、自然と安全行動がとれるような職場環境をつくる、いわゆる「安全文化の醸成」がカギを握ります。安全文化とは「良好なコミュ ニケーションを基盤に、報告や指摘、フィードバックを通じてお互いに成長できる組織風土」のこと。その醸成が現在の具体的な課題として浮かび上がってきま した。
全日本民医連は第四〇回総会で、新たな概念として「ノンテクニカルスキル」を提起しました。専門知識や技術をテクニカルスキルと呼ぶのに対し、ノンテク ニカルスキルはチームとしての働きを円滑にするための技能で、状況認識、意志決定、コミュニケーション、チームワーク、リーダーシップなどが、その要素に なります。
医療チームのノンテクニカルスキルを高めることは、安全文化を醸成し、業務の効率と職員・患者の満足度を上げ、医療全体の質の向上につながります。
新たなプログラム策定を
医療安全を推進するうえで医師の積極的な関与は不可欠ですが、医師体制の困難や多忙な業務 から、とりくみの程度はさまざまです。医師には自身の専門的知識や技術を高めるだけでなく、医療チームをまとめていくうえでノンテクニカルスキルが必要と されており、その基本となるコミュニケーション能力は特に大切です。
民医連には「民主的集団医療」の長い実践があり、その中で職種間のコミュニケーションやチームワーク、リーダーシップを発展させてきました。この優位点 をさらに前進させるため、ノンテクニカルスキルを高める新たな研修・教育プログラムを策定しましょう。
高度化・複雑化する医療活動の中で、医師個人の努力だけでは安全を確保することはできません。各事業所の医療安全委員会と医療安全委員長は(1)医療安 全はチーム全体の問題(2)医療安全の推進は医療全体の質向上につながる(3)ノンテクニカルスキルを高める、の三点について、積極的に医師集団に働きか けましょう。
講演 間違いに気付く能力
自治医科大学医療安全対策部部長 長谷川剛教授
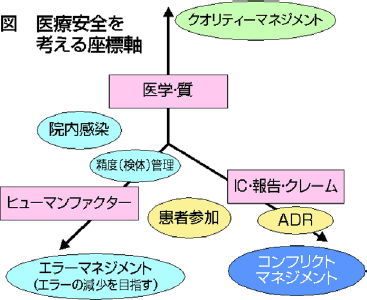
医療安全推進の三本軸として(1)エラー(2)クオリティー(3)コンフリクトの三点のマネジメントを挙げたい(図)。エラーは取り違えなど、クオリティーは医師の手技といった質、コンフリクトは患者からのクレームです。医療事故を考える際には、三本軸のどこに当てはまるのかを整理しましょう。
医療安全は従来、継続的に課題を改善する「PDCAサイクル」(※)に基づいてきました。以前、病院のジェネラルリスクマネジャーから「もう、疲れました」と、悩みの相談がありました。PDCAサイクルは大切ですが、課題や問題点ばかりに注目していると気持ちが疲れてしまう。
だまし絵を見れば、人間の認知の限界を思い知らされるはず。認知の限界があるうえで、人はそれでも途中で気付いて修正できる。そうした能力を評価する前 向きな姿勢も、これからの医療安全の活動には必要ではないでしょうか。たとえば、インシデントレポートを検証する際、「なぜ、間違えたか」だけでなく、 「なぜ、間違いに気づけたのか」との視点で見る。
このように発想を転換すれば、間違いを指摘する方法や、間違いを指摘された時にどういう態度をとるか、ということが医療安全で非常に大切になってくる。 こうしたコミュニケーションを言語化して教育していくことも、ノンテクニカルスキルの一つです。
集会前に実施したアンケートで、医療安全委員長の悩みとして「医師からインシデントレポートが出てこない」との声がありました。問題はレポートの数なの か、それともリスクセンスなのか。文書にこだわらず、電話一本でも報告があることが大切です。民医連は優れたルールを組織内部で拡散する能力が高い。医師 が医療安全に関心をもてるような、アプローチ方法の工夫について全国の知恵を集めてみてはいかがでしょう。
※PDCAサイクル Plan(計画)→Do(実行)→Check(評価)→Act(改善)を繰り返すこと
指定報告 医師から情報を集める工夫津軽保健生協健生病院(青森) 長谷良志男院長三本の指定報告のうち、健生病院の長谷良志男院長による「オカレンスレポートシステムと緊急時管理部連絡システム“ダイヤル9”」の発表内容を紹介します。 健生病院は医師からのインシデント・アクシデントの報告数を増やそうと、二〇〇九年から医師用医療安全報告書を導入しています。多忙な医師が報告しやすいようインシデント、アクシデントからオカレンスまでを一枚に集約、チェック方式で記入できます。
|
(民医連新聞 第1531号 2012年9月3日)