けんこう教室
肝臓がん
「沈黙の臓器」と呼ばれる肝臓。
コロナ禍による受診抑制で、隠れて病状が進行する心配もあります。
協立総合病院(愛知県名古屋市)の中澤幸久医師が肝臓がんの診断や治療について解説します。

愛知・協立総合病院
副院長・外科部長
中澤 幸久
国立がん研究センターによると、2018年にがんと診断された98万人のうち、肝臓がんは3・8万人(男性2・6万人、女性1・2万人)。部位別の患者数で見ると、男性で5位、女性では10位でした。がん疾患全体の5年生存率は64・1%ですが、肝臓がんは35・8%と低くなっています。
肝臓がんの年齢調整死亡率は、男女とも2002年頃がピークで減少傾向です。これは(1)肝臓がんの大きな原因であるウイルス性肝炎が治療可能になったこと、(2)肝臓がんの診断と治療が進歩したことによります。
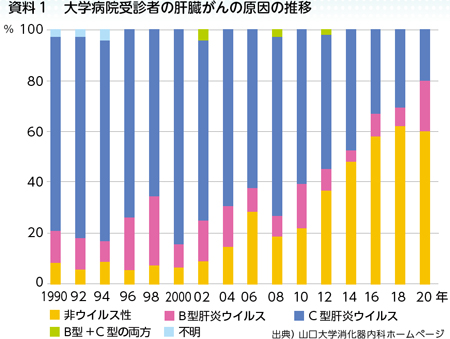
資料1は、ある大学病院を受診した肝臓がんの患者さんのデータを分析したものです。以前はC型肝炎ウイルスとB型肝炎ウイルスが、肝臓がんの原因の大多数を占めていました。治療はインターフェロンという注射薬が基本でしたが、近年は治療効果の高い飲み薬も開発されています。
一方で、非ウイルス性を原因とする肝臓がんの割合が急激に増えていることが分かります。肝臓の病気というと“アルコールの飲み過ぎ”をすぐに連想するかもしれませんが、最近は肥満や糖尿病を誘因とした「非アルコール性脂肪肝炎」(NASH)による肝臓がんの増加が問題になっています。
NASHは例えば「飲酒しないのに健康診断で肝臓の数値を指摘された」「超音波検査で肝臓に脂肪がついていると言われた」などの経過で発見されます。また、アルコール性肝障害からの発がんも依然として多くを占めます。
生命を維持する化学工場
肝臓は右の肋骨に守られた、人体で最も大きな臓器です。生命を維持するための化学工場のような働きをしており、主に3つの役割に分類できます。
(1)栄養の代謝と貯蔵:吸収された栄養分を体内で使える形に分解・合成して蓄える
(2)解毒作用:有害物質を分解・無害化し排泄する
(3)胆汁産生:腸内での消化吸収を助ける胆汁を分泌する
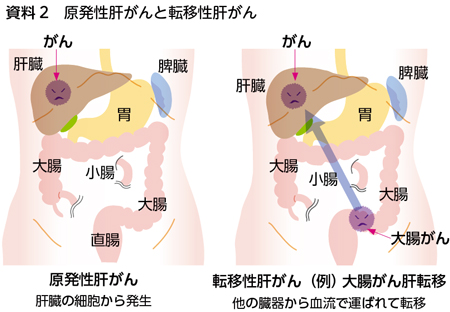
肝臓がんとは肝臓にできた悪性腫瘍のことで、肝臓にある肝細胞から発生した「原発性肝がん」と、他の臓器のがんが転移した「転移性肝がん」に分けられます(資料2)。
原発性肝がんには「肝細胞がん」と「胆管細胞がん」がありますが、大半は「肝細胞がん」です。今回は「肝細胞がん」の診断と治療について説明します。
なお胆管細胞がんは切除を第一としますが、切除不能な場合も多く、使用する薬剤も違います。また転移性肝がんの治療は、もともとのがんによって異なります。
肝臓がんの診断
健診で測定するγ―GTPは胆管でつくられる酵素で、アルコールに敏感に反応します。AST(GOT)とALT(GPT)は肝細胞でつくられる酵素で、肝細胞が破壊されると血液中に流れ出る量が多くなります。健診で肝臓の数値を指摘されたら、早めの受診をお勧めします(7月号「けんこう教室」参照)。
肝臓は「沈黙の臓器」と言われており、がんができても症状や血液検査に現れることは比較的稀です。
肝臓がんの診断は(1)超音波検査(エコー)、(2)CT検査、(3)MRI検査、(4)腫瘍マーカー検査(血液検査)などで行います。健診のエコーや、他疾患で検査された(1)(2)(3)の画像によって判明することもあります。
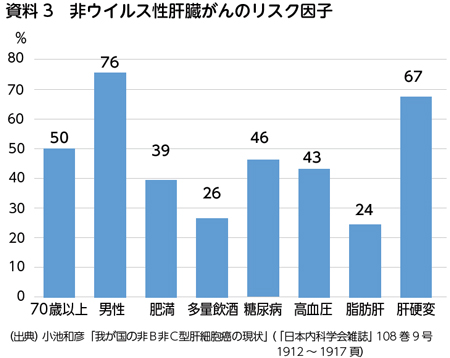
以前はウイルス性肝炎やアルコール性肝障害の患者さんを中心に定期的な検査が行われていました。最近はNASHからの発がんが増加の一途をたどっており、メタボリック症候群と呼ばれる「糖尿病」「高血圧」「肥満」などを抱える方は注意が必要です(資料3)。
進歩する治療
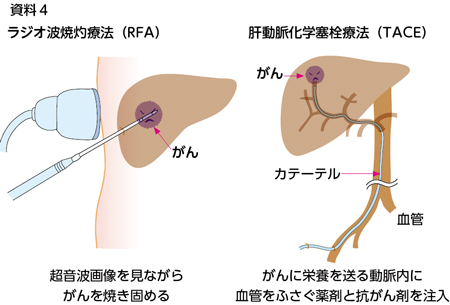
肝臓がんの治療方法は、(1)肝切除術、(2)ラジオ波焼灼療法(RFA)、(3)肝動脈化学塞栓療法(TACE)、(4)薬物療法などが代表的で、肝移植や放射線治療が行われることもあります(資料4)。がんの大きさと個数、肝予備能(肝臓の障害度)によって治療方針を決めます。
肝臓がんでは肝炎や肝硬変を合併することが多く、肝予備能が各々の治療に耐えられるかどうか確認した上で治療を開始します。代表的な治療について説明します。
(1)肝切除術
外科医師である私が担当する治療です。肝機能が良く保たれており、肝臓以外に転移がない場合に行います。肝臓には再生能力があり、肝予備能にもよりますが、切除後に元の大きさに戻ります。根治性が高い治療ですが、体への負担がかかります。最近は腹腔鏡(内視鏡)を使用した治療もあります。
(2)ラジオ波焼灼療法(RFA)
体表から電極針を刺して高熱を発生させることで、がんを焼き固めます。体への負担が少なく、繰り返し治療できます。ただし、腫瘍の数と大きさに制限があります(3個以下、3cm以内)。
(3)肝動脈化学塞栓療法(TACE)
がんに栄養を送る「肝動脈の枝」にカテーテルを挿入して、血管をふさぐ薬剤と抗がん剤を注入します。(1)(2)では治療が難しい患者さんが対象になります。
(4)薬物療法
進行した患者さんに行われる治療です。最近は薬物療法の進歩が著しく、従来の抗がん剤とは異なり、がん細胞そのものに作用する「分子標的製剤」や「免疫チェックポイント阻害剤」※などが用いられるようになってきました。
予防と健診を
肝臓がんの発がんそのものを抑えることはできません。予防のためには、リスク因子をできるだけ避ける必要があります。
ウイルス性肝炎の治療、禁酒など肝疾患進行の予防が重要です。また、最近増加しているメタボリック症候群(糖尿病・高血圧・肥満など)のコントロールが特に大切です。
コロナ禍で医療機関への受診抑制が顕著です。中でも健診の減少は深刻です。私が勤めるみなと医療生協でも健診数は13%減、内視鏡検査(胃・大腸)の件数は20%減です(20~21年をそれ以前の5年間と比較)。
胃がんと大腸がんの手術件数は、この2年で30~40%減となっています。症状のある疾患(虫垂炎・胆石症・鼠径ヘルニア)の手術数は横ばいなので、コロナ禍で悪性腫瘍が隠れて進行していることが心配です。ぜひ定期的に健診を受けましょう。
※免疫チェックポイント阻害剤…体の免疫機構のブレーキを解除して、がんを攻撃するよう仕向ける
いつでも元気 2022.8 No.369





