特集2 血尿といわれたら 精密検査を早めに受けて
たばこも膀胱がんの原因に
 |
| 内田潤二 大阪・コープおおさか病院泌尿器科 |
検診や人間ドッグなどの尿検査で「尿に血が混じっている」といわれたことがあるでしょうか。見た目でわからなくても、尿に血が混じっていることを「尿潜血」といいます。
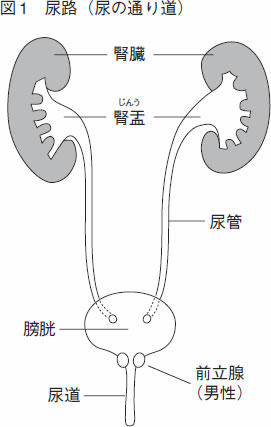
尿の通り道(図1)のいずれかに異常があれば、尿潜血「陽性」になる可能性があります。がんも原因になるため、陽性と指摘された方の中には「もしかしたら、がんでは…」と心配される方もおられると思います。
尿検査で尿潜血「陽性」になるのは、男性で受診者の約4%、女性で約12%です。そのうち精密検査(2次検査)で原因が特定されるのは30~40%で す。悪性腫瘍(がんなど)が見つかるのは、さらにその中の2~3%です。これを多いと考えるか少ないと考えるか難しいところですが、やはり尿潜血を指摘さ れたら、一度、くわしい検査を受けていただくことが必要だと思います。
「痛い」検査は減っている
精密検査は泌尿器科、または腎臓内科を受診していただくことになります。
泌尿器科の精密検査といえば「尿道から管やカメラを入れられる」「痛い検査をされる」など、あまりイメージは良くないようです。しかし最近はいきなり 「痛い」検査をすることは少なくなっています。まず、尿定性検査(試験紙による検査)や尿沈査(尿を遠心分離器にかけて沈殿した物質を顕微鏡で見る)、超 音波検査(膀胱や腎臓、その周辺を超音波で調べる)、尿細胞診検査(尿の中に含まれる細胞にがんなどの異常がないか調べる)などをおこなうのが一般的で す。
次に、CT検査(X線による断面撮影)や、尿路造影検査(造影剤を使って尿の通り道を調べるX線検査)をおこないます。ここまでやって、さらに調べる必要があれば、内視鏡検査(尿道から内視鏡を入れて膀胱の内側を直接観察する)をおこなうことになります。
内視鏡も最近は多くの施設で「軟性膀胱鏡」と呼ばれる、細く柔らかいタイプが使われています。以前の「太く硬い」ものに比べて、痛みもかなり軽くなっています。
軟性膀胱鏡は尿道のカーブに合わせて曲がるようになっています。尿道にゼリー状の麻酔剤を入れてから検査をおこなうため、少し不快な程度で済みます。
血が混じっていない血尿?
検査で尿潜血「陽性」と指摘されても、実際は尿に血が混じっていない場合もあります。尿潜血の判定に使う試験紙は、赤血球中にあるヘモグロビンという物質に反応するのですが、ヘモグロビンに似た物質にも反応することがあるからです(表1)。これを偽陽性といいます。
そこで泌尿器科では、尿沈査をおこないます。赤血球が顕微鏡の1つの視野の中に5個以上あれば「血尿」と診断されることになります。目で見て尿が赤いとわかるのは、尿1リットル中に血液が1ミリリットル以上混じった場合です(肉眼的血尿といいます)。意外に少量の血液が混じっただけでも尿は赤く見えるのです。
目で見て赤いと思っても血尿ではなく、薬物が原因だったり、濃縮尿(尿の成分が濃い)だったりすることもあります(表2)。
蛋白が出ていれば腎臓内科
先ほどお話ししたように、尿潜血と指摘されて泌尿器科を受診してもとくに問題のない方も半分以上おられます。このような方は、念のため3~6カ月ごとに受診していただき、尿検査や超音波検査などで経過を見ることになります。
治療が必要な病気が隠れている場合、通常、血尿が出てからほぼ3年以内に病気が現れて診断されていることから、3年間ようすを見て問題がなければ「経過観察終了」となることが多いようです。
血尿と同時に尿蛋白も指摘されている場合や、尿蛋白のみ指摘されている場合は腎糸球体(腎臓の中にあり、老廃物や水分をろ過する働きを持っている)の病気が考えられますので、腎臓内科を受診されることをおすすめします。
血尿の原因はさまざま
血尿の原因となる病気は、さまざまあります(表3)。
治療が必要な病気としては、尿管結石や膀胱結石などの尿路結石症、膀胱炎や腎盂腎炎などの感染症、膀胱がんや腎細胞がんなどの尿路性器腫瘍などが代表的です。
この他、脳梗塞や心筋梗塞などを予防するために飲むアスピリンやワーファリンなど、いわゆる「血液をサラサラにする」薬が原因と考えられる血尿もあります。
血尿の原因となる病気のうち、もっとも注意が必要なのが膀胱がんです。膀胱炎は排尿時の痛みや「トイレが近くなる」(頻尿)などの症状が現れますし、尿 路結石は尿の流れが結石でさまたげられるため、結石で詰まった状態になると七転八倒するような痛みをともない、受診につながりやすいのです。ところが膀胱 がんは、初期にはそのような症状はありません。
また、急性膀胱炎はほとんどの場合、抗生剤でよくなります。尿路結石も衝撃波を体の外から加えて結石を砕く「体外衝撃波結石破砕術」(ESWL)や内視 鏡で取り除く技術などが開発されたことで、開腹手術はほとんどおこなわれなくなっています。ところが膀胱がんは進行すると、後で述べるように、患者さんに もかなり負担のかかる手術をおこなうことになります。
ここでは、膀胱がんの原因と治療について、少しくわしくお話ししましょう。
初期は痛みない、膀胱がん
実は50歳以上の肉眼的血尿で、最も多い原因が膀胱がんです。膀胱がんの血尿は出たり止まったりを繰り返すため、血尿が出なくなっても要注意です。初期 の段階では、痛みはありません。血尿が唯一の症状だと考えてください。排尿時の痛みや、下腹部の痛み、トイレが近くなる、逆に出にくくなるなどの症状が現 れるのは、がんがかなり進行してからです。
膀胱がんの原因に、たばこがあげられます。男性の膀胱がん患者の50%以上、女性患者の約30%は、喫煙が原因だといわれています。喫煙は肺がんの原因として有名ですが、膀胱がんの原因にもなるのです。
この他、ナフチルアミン、ベンジジン、アミノビフェニルなどの化学物質も膀胱がんの原因になるとされています。仕事などで、これらの化学物質を扱ったことがある人も注意が必要です。
尿検査、超音波検査、造影剤を使った排泄性尿路造影、尿細胞診などをおこない、これらの検査で膀胱腫瘍を疑えば、内視鏡検査をおこないます。腫瘍があれば花が咲いたような隆起したできものが見えます。
ただ、一部には上皮内がんと呼ばれる腫瘍もあります。粘膜が少し赤くなる程度で、全く隆起しないタイプのものです。
内視鏡で内部を観察
膀胱内にできる腫瘍は良性の場合もありますが、ほとんどが悪性、つまり「がん」です。ですから、膀胱内にできた腫瘍は必ず切除しなければなりません。医師の目で見て「良性だろう」と考えられたとしても、実際には腫瘍を切除して調べてみない限り、断定できません。
膀胱腫瘍と診断されると、尿道から内視鏡を入れて腫瘍を切除する手術をおこないます。手術用の内視鏡はやや太く硬いものです。内視鏡の先に電気メスが付いており、これで腫瘍を切除したり焼いたりします。
内視鏡手術の際は麻酔をします。背骨の隙間に注射する「半身麻酔」(腰椎麻酔)です。おへその下から足の先までほとんど痛みを感じなくなりますので、硬くて太い内視鏡を使っても痛みはありません。
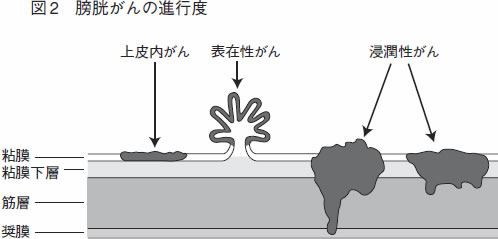
内視鏡手術で重要なのは、がんかどうか診断することと、がんであればがん細胞が膀胱の壁のどのくらい深くまで進んでいるか、です。膀胱の壁は4層構造 で、1番上が粘膜、その下に粘膜下層、筋肉の層、薄い奨膜があります。がん細胞が2番目の粘膜固有層までなら表在性膀胱がん、筋層まで進んでいる場合は浸 潤性膀胱がんといいます(図2)。 「表在性」か「浸潤性」かによって治療法が大きく変わります。
表在性膀胱がんの治療は
表在性膀胱がんは、内視鏡手術だけで治る場合もありますが、50~70%の確率で、膀胱内に再発するといわれています。
術後は3~6か月の間隔で膀胱内視鏡検査をおこない、再発がないか診ます。腫瘍が見つかれば再度、内視鏡手術を受けていただきます。
腫瘍が表在性である間は、膀胱以外に転移することはほとんどありません。ただし何度も再発を繰り返したり、細胞の悪性度が強い、最初から膀胱内に何カ所 も腫瘍があるなどの場合は、浸潤性に進行することがあるため、膀胱の中に抗がん剤やBCGを注入します。抗がん剤よりもBCGの方が治療効果は高いといわ れています。
BCGはご存じの通り結核予防のワクチンです。これを膀胱内に入れると腫瘍がなくなったり、再発を予防できたりするのです。BCGになぜこういう効果が あるかですが、直接がん細胞をつぶすのではなく、膀胱の細胞に炎症を起こすことでリンパ球や免疫物質がつくり出され、がん細胞をつぶすといわれています。
BCGを生理食塩水に溶かし、膀胱内に注入することを外来で週1回、合計6~8回おこないます。ときどき排尿痛や頻尿、発熱、関節痛などの軽い副作用や、ごくまれに膀胱が萎縮したり、肺結核を起こすこともありますので、注意が必要です。
私たちの病院では現在、表在性膀胱がんの内視鏡手術を実施した直後にピノルビンという抗がん剤を1回だけ膀胱内に注入しています。統計はとっていませんが、これだけでも再発するケースが減ったと感じています。副作用もほとんどありません。
浸潤性膀胱がんの治療は
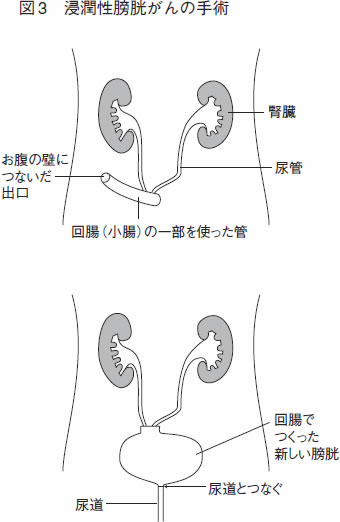
浸潤性膀胱がんは、そのままでは膀胱以外に転移する可能性がありますので、開腹し、膀胱をすべて摘出する手術が必要です。
膀胱を摘出してしまうと、尿の出る場所を変える必要があります。膀胱と尿道を摘出する場合は、お腹に尿の出口をつけて、尿袋を付けることになります。尿 道をとる必要がない場合は、小腸で人工膀胱をつくって尿道につなぎ、尿道から今まで通り排尿ができるようにする手術方法もあります(図3)。
他の臓器への転移も認められる場合は抗がん剤による治療も受けていただきます。このように「浸潤性」になると、かなりつらい治療を受けていただくことに なります。ただ浸潤性膀胱がんと診断された方は、肉眼的血尿がかなり以前から出ているのに、残念ながらなかなか泌尿器科を受診されなかった方に多く見られ ます。数回の肉眼的血尿で受診した方のほとんどは、がんが見つかっても表在性の段階で留まっています。
検診の尿潜血や、たった1度の肉眼的血尿も大切なサインです。膀胱がんも早期に見つかれば内視鏡手術だけで治ることも多いので、怖がらず、泌尿器科医にご相談ください。
いつでも元気 2011.2 No.232