特集2 国民の20%が悩んでいる 私は、不眠症? 原因により対処法は違います
 |
| 松浦健伸 石川・城北病院精神科 |
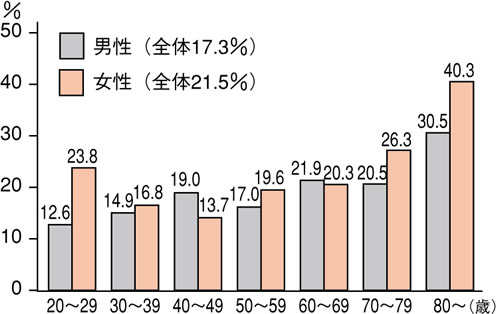
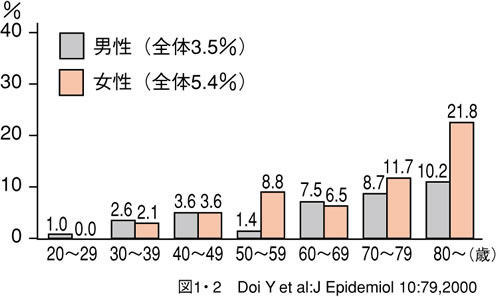
調査によれば、全国民の約20%が不眠を訴え(図1)、3~5%の人が睡眠薬を飲んでいるそうです(図2)。読者のみなさんの中にも、悩んでいる方は少なくないでしょう。
後でも述べるように不眠は、さまざまな病気が関係していることがあります。「睡眠障害」と呼ばれるものは他にもありますが、ここでは私たちにもっともなじみのある、不眠症についてお話ししたいと思います。
|
図1 不眠症の患者数 |
|
図2 睡眠薬の使用率 |
診断基準は
これまでの人生、「1度も不眠に悩んだことがない」方もいらっしゃるかもしれません。大なり小なり、さまざまな心配事が身の回りで起きるのが普通で、 「1日や2日ぐらい眠れないことがあって当然」という意見もあるでしょう。ですから「眠れない」といっても、どの程度なら不眠蕫症﨟と診断されるのか、一 般の人にはわかりにくいと思います。
睡眠時間が短ければ不眠症と考える方もいらっしゃるかもしれませんが、精神科医の立場からいうと、睡眠時間の短さは診断上、必須ではありません。睡眠時 間には「平均値」はあっても「正常値」はないからです。6時間で十分な人もいれば、9時間寝ないとすっきりしないという人もいます。
ちなみに日本人の平均睡眠時間は7時間42分(社会生活基本調査2006年)です。しかも睡眠時間は季節や年齢でも変化します。
現在の診断基準では、「本人が睡眠について悩み」かつ「本来なら寝られる環境なのに寝られない」ため、倦怠感や集中力が低下するなど、実際に日中の生活に差し支えがあれば不眠症と診断します(表1)。
翌日に心配になるような大きなできごとが待っていて眠れないのも不眠症といっていいし、何日も眠れない状態が続くのも不眠症といっていいわけです。
表1 不眠症を診断するときの基準(睡眠障害国際分類第2版)A 睡眠の質や維持について訴えがある。 (1)倦怠感あるいは不定愁訴(検査をしても異常がないが、体調不良がある) |
主な原因―5つのP
診断は医師がおこなうものなので、不眠で悩んでいる人が医療機関を受診すれば不眠蕫症﨟となることが多いわけですが、不眠症と診断された場合、治療はどうなるのでしょうか。
不眠症の原因は、主に5つあります(表2)。身体の病気が原因のこともあれば、仕事の都合などで生活リズムが崩れて 起こる不眠、精神的なストレスが原因のもの、うつ病など心の病にともなうもの、薬(精神科の薬に限りません)が原因の不眠などです。これらはそれぞれの英 語の頭文字をとって「5つのP」と呼ばれています。
このように不眠症の原因はさまざまです。不眠で受診したのに、問診はそこそこで終えて睡眠薬だけ処方してもらう、というのはよくありません。そういう診 察になってしまう医師がいたとすれば、問題があるといえます。原因が違えば治療法・対処法も違いますし、そもそも睡眠薬を使うべきかどうかも変わってくる からです。きちんとした診断のためにしっかり、問診を受けましょう。
身体の病気が原因だと疑われれば、身体の精査が必要です。生活リズムの乱れが原因なら、生活リズムを改善する手段を話しあうことになります。うつ病など が原因であれば、睡眠薬より抗うつ剤を使う方がよいかもしれません。服用中の薬の副作用が原因であれば、その薬をやめられないか考える方が先決です。
なお、不眠症以外にも睡眠障害を起こす病気はさまざまあります(表3)。受診先の医師も判断されると思いますが、不眠症と診断された後も不眠がなかなか改善しない場合は精神科・神経科を受診してください。
表2 不眠の原因―5つのP
|
表3 不眠症と間違えやすい睡眠障害
|
不眠のパターンに応じた薬を
不眠症と診断され、睡眠薬を使うことになった場合、医師は原因について考えながら、どの種類の睡眠薬を使うのか考えていきます。
不眠には、寝付きが悪い入眠障害、眠りが浅い熟眠障害や、途中覚醒、早朝覚醒など、いくつかのパターンがあります。
また、不眠の持続期間によって一過性不眠(数日間)、短期不眠(1~3週間程度)、長期不眠(1カ月以上)と分けることもあります。
こうした不眠のパターンにくわえて、他の精神症状(たとえば不安など)や身体の病気の有無、年齢、服用中の薬剤などを考慮して、睡眠薬の種類を決めていきます。
睡眠薬は「くせになる」?
睡眠薬を服用するにあたり、不安を感じる方もおられます。よく聞かれるのは、「飲み始めたら、くせにならないか」「物忘れがひどくなって、認知症のようになるのではないか」などといったものです。
まずいえることは、現在一般に使われている睡眠薬は、かつてに比べ「くせになる」ことは非常に少なくなっています。長期間(半年以上)服用すると、止め る時に少しずつ減らすなどの工夫が必要なこともありますが、ほとんどの場合、蕫依存してしまう﨟心配はありません。まったくないとはいえませんが、少なく ともアルコール(お酒も薬物です)に比べれば「飲まずにいられなくなる」などの依存性、離脱症状は弱いといえます。もし、お酒を睡眠薬がわりに使っている 方がいれば、睡眠薬の使用を医師に相談してみてください。
また、睡眠薬で認知症になることはありません。認知症は脳の神経細胞が正常の老化を超えて病的に減少して起こる病気です。睡眠薬で神経細胞がダメージを 受けて減ることはありません。むしろ不眠症の治療をきちんとすることで脳の働きが保て、不眠が続くことで発生するうつ病などの心の病を予防できるかもしれ ません。適切に使えば、認知症の心配はまったく不要です。
ただし、薬が強すぎたりすると、一時的に認知症に似た症状が起きることがあります。とくにお酒といっしょに服用すると、薬の働きが強く現れて、一時的な 記憶障害(自分の言動を覚えていない)が起きたり、睡眠薬を飲んだのに逆に興奮してしまう(逆説反応といいます)ことがあります。アルコールといっしょに 飲むことは避けてください。
なお、睡眠薬の使用は医師とよく相談してください。不眠自体が命に関わったり、緊急を要することはほとんどないからです。
「うつ病による不眠で、睡眠をとらないと自殺の懸念がある」など、ごく一部の場合を除けば、「どうしても睡眠薬を飲みなさい」と、いわれることは少ないと思います。服用するよういわれても、不安があれば、率直に医師にたずねた方がよいと思います。
また、不眠が改善せず薬の量が増えていくようであれば、最初の診断が不十分であったり、他の要因が絡んでいる可能性があります。再度の診断、薬の変更などを考える必要がありますので、精神科・神経科を受診してください。
睡眠薬以外の対処法は
睡眠薬以外に、どんな対処法があるかということも大切なことですね。一般的な考え方を表4に示します。
1つは不眠症の診断にもかかわりますが、日中支障がなければ(我慢できる範囲内であれば)、蕫あまり気にしない﨟ということです。
不眠が続いても人間の場合、結局いつかは寝てしまいます。あるいは不眠にともなう他の症状が重症化して、そちらの治療を受けることになります。私が担当 した患者さんですが、ある精神疾患のために3日間以上話し続けて眠っていないため、受診した方がいらっしゃいました。なお、現在の不眠の最長記録は264 時間だそうです(こうした記録は本当にあてになるのかとも思いますが)。
第2に、表4にも示したように、よい睡眠をとるためにはまず、生活習慣を見直すことが必要です。「床に入っても寝られないのではないか」と不眠に対する 恐怖がある場合(精神生理学的不眠といいます)は、とにかく眠くなるまで起きて、眠くなったら床に入り、また眠くなくなったら起きて眠くなるまで待つ、と いうことを一晩中繰り返す方法をとることもあります(刺激制御療法)。もちろん睡眠薬をうまく使って、寝られないのではないかという不安を減らして寝られ るように持っていき、徐々に薬を減らす方法もあります。医師と相談しながら自分にあった方法を選ぶとよいでしょう。
表4 睡眠障害対処12の指針
|
生活に支障あれば受診を
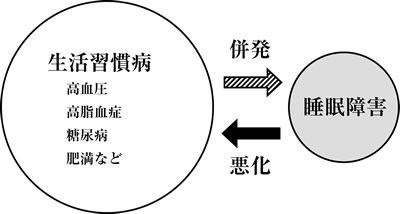
不眠にはさまざまな生活習慣病が関連していることがあるため(図3)、この場合は生活習慣病の診断・治療もあわせておこなうことが重要です。
不眠症がうつ病の原因になったり、背景になることもあります。睡眠には疲労を回復させる役割があります。身体の休息でもあり、神経の休息でもあるわけです。
最近では睡眠には不必要な記憶を整理し、必要な記憶だけを定着させる働きがあるともいわれています。したがって睡眠がとれないとさまざまな障害が起こ り、うつ病などを招くことがあるのです。とくに不眠が続き、日常生活にも差し障るようなら、我慢し放置しておくことはよいといえません。不眠の裏に、重大 な内科疾患が隠れている可能性もあります。
ですから、眠れないという悩みがあれば、受診をおすすめします。最初はかかりつけ医や一般内科でかまいません。そこでよくなればそれに越したことはないですし、よくならなければ精神科を受診するといいでしょう。
一般の精神科でもよくならない場合は、睡眠障害の専門外来を紹介されるかもしれません。専門外来では夜間の脳波検査をふくむさまざまな検査をおこなって、不眠の原因を調べることになるでしょう。
|
図3 生活習慣病と睡眠障害は影響しあっている |
脳をいたわって
睡眠中、脳でどのようなことが起こっているのか、しくみはまだよくわかっていません。夢をなぜ見るのかということすら、まだ解明されていないのですから。
睡眠中、脳のかなりの部分は休んでいますが、心臓と同じように24時間休まず働き続ける部分もあります。このように働き続けている脳を、適度な睡眠をとり、ストレスに気をつけていたわりながら、毎日を過ごすことが大切ではないでしょうか。
イラスト・いわまみどり
いつでも元気 2010.9 No.227