(得)けんこう教室/見逃されやすい大腸がん/内視鏡検査で早期発見を
太島丈洋 長野中央病院 消化器内科
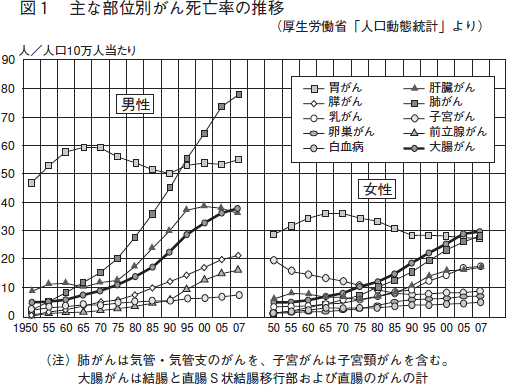
近年我が国では、食事の欧米化やライフスタイルの変化などにより、「大腸がん」が増えています。がん死亡率の統計(厚生労働省)をみても、男女共通でここ数年、大腸がんによる死亡率が急増しています(図1)。
とくに女性の大腸がんは、2005年、2007年と続けてがんによる死亡原因の第1位となっています。2020年には、胃がんや肺がんを抜き、男女をあ わせた日本人の大腸がん罹患率(新たにがんになった患者さんの割合)は、がんの1位になると予測されています。
大腸がんの発生と食生活は、密接に関係しています。動物性の脂肪をとると、肝臓から消化を助ける胆汁酸が多く分泌されますが、脂肪を消化する過程で発が ん性物質が生まれ、大腸の粘膜にがんが発生しやすくなると考えられています。
ほかにもたんぱく質の多い食事、繊維食の不足、肥満が発がんを促すという報告もあります。また祖父母、両親など直系の親族に大腸がんの人がいると、かかる可能性が高まります。
自覚症状がない早期
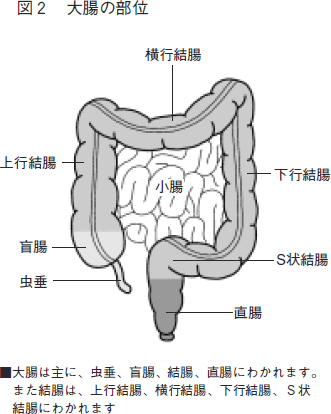
大腸は、栄養分が消化吸収された食物の残りかすから水分を吸収し、大便にするところです。約2メートルの長さがあり、順に盲腸・上行結腸・横行結腸・下行結腸・S状結腸・直腸とよばれています(図2)。
大腸の内側に盛り上がったできものをポリープといいます。ポリープは直腸とS状結腸に高い確率で発生します。大きさは数ミリから3センチ程度までさまざまです。小さいときはほとんど症状がありませんが、大きくなると便に血が混じるなどの症状がでてきます。
ポリープで最も多いのが腺腫といわれるもので、数年かけて大きくなり、がんに変化することがあります。そのため、一般的には5ミリ以上のポリープは内視 鏡で切除することがすすめられています。ポリープと同様、大腸がんができやすい場所も直腸とS状結腸で、全体の約70%をしめています。
早期の大腸がんは自覚症状がないものがほとんどです。進行すると、便が細くなる、便が残っている感じがする、腹痛、下痢と便秘を繰り返す、血便が出るな どの症状が頻繁にあらわれます。しかし、これらの症状は、がんではない人にもときどきみられます。血便を繰り返しても痔だと思い込んでしまい、受診が遅れ ることもあり、注意が必要です。
代表的な大腸がん検査は
大腸がん検査の代表的なものは、「便潜血検査」です。
2日にわたって便の表面をプラスチックの棒でこすったものを、専用の容器に入れて調べます。この検査を受けた人は、受けない人と比べて大腸がんによる死 亡率が約7割低かったことが、厚生労働省による大規模調査でわかりました。
ただし、この検査が陽性でも「大腸がんがある」とは限らず、逆に陰性でも「大腸がんはない」ともいいきれません。お腹の症状もなく、便潜血検査で陰性の大腸がん患者さんもいます。
腫瘍マーカー(CEA)とよばれる血液検査で見つかることもありますが、異常値を示すのは大腸がん全体の30%、早期がんに限ると10%前後だけで、早期の診断には不向きです。
40歳以上は内視鏡検査を
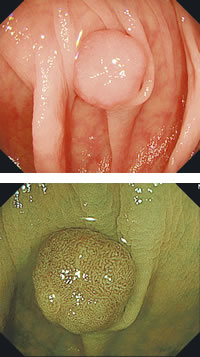
| 大腸ポリープ ■いずれも良性のポリープ。普通の内視鏡でみた画像(上)と、スイッチ一つで波長を変え、さらに拡大したポリープ。血管がよく見えるようになった(下) |
 |
大腸がんは男女とも40代から罹患率が上昇していくため、40歳以上の人には直接大腸の中を観察する「大腸内視鏡検査(大腸カメラ)」をおすすめします。
肛門から内視鏡を入れて、直腸から盲腸まで大腸全体を調べます。便が残っていると十分観察できないため、検査前日は夕食以降食事をとらず、寝る前に下剤 を服用し、検査当日には腸管洗浄液を飲みます。便秘気味の人は当日洗浄液を追加したり、浣腸をおこない、腸内をきれいにしてから検査をします。
常、軽い鎮静剤を使いますが、検査は30分程度で終わります。たいてい大きな苦痛はありませんが、開腹手術後などでお腹の中で腸が癒着していたり、便秘気 味の人は内視鏡の挿入時に苦痛をともないます。またごく稀にですが、腸管を大腸カメラで傷つけ、大腸の壁に穴をあけてしまったり、出血などの合併症をとも なう危険性もあります。
ポリープが見つかった場合、悪性か良性かを調べなければなりません。以前はポリープの一部をとって顕微鏡で調べていましたが、最近では技術改良が進み、ポリープに特殊な波長の光を当てて観察することで、悪性・良性の判別がある程度可能となりました(写真)。ポリープに色素をかけて詳しく状態を調べることもあります。大きさとポリープの状態から、内視鏡的切除の適応があれば、内視鏡で切除することになります。
大腸内視鏡検査自体は3割負担の人で5100円程です。組織の検査などを追加した場合は費用が増えますが、早期の大腸がんであれば、ほぼ100%完治します。
「早期発見・早期治療」が重要です。気になる症状がある人は、気軽に医師に相談し、受けるようにしてください。
イラスト・いわまみどり
いつでも元気2010年3月号