特集2 油断は禁物 加齢による目の病気
健診を受けて人生を豊かに
 |
| 西内貴子 徳島健生病院眼科 |
日常生活で、人は外界からの情報の8割を「見る」ことで得るといわれています。生涯見えることは、私たちの願いですね。
しかし長年使ってくると、目にも老化現象があらわれます。さまざまな目の病気も、老化の延長線上にあるともいえます。
加齢にともなう目の病気では、白内障、緑内障、加齢黄斑変性が代表的なものです。この3つの病気についてお話ししましょう。
白内障
誰もがかかる病気
白内障は目の中のレンズ(水晶体)が白くにごる病気です(図1)。病名はにごりがすすみ、瞳の中が白く見えることに由来しています。原因はまだわかっておらず、研究が進められています。
白内障でもっとも多いのは、水晶体の老化といえる老人性白内障です。そのほか、若い人でも糖尿病や目のけが、アトピー性皮膚炎、ステロイド剤の副作用な どでもにごりを生じることがあります。眼科でもっとも患者数の多い病気です。
加齢にともなう白内障は、一般に40歳代からはじまります。60歳代で70%、70歳代で90%、80歳以上では100%の方に見られるといわれ、誰もがかかる病気です。
| 図1 白内障 |
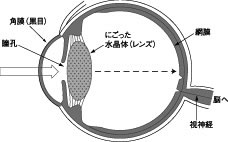 |
にごりは5年~10年かけてゆっくりと増します。症状はかすみやまぶしさ、二重三重に物が見える、めがねの度数があわなくなる、などです。
初期のうちは、日により症状も変わります。診断されたら、そのまま経過をみるか、点眼薬などでの治療をはじめます。進行を遅らせる目的です。
手術は進歩、日帰りも可能
しかし今のところ、薬ではにごりをなくしたり完全にくいとめたりはできず、視力を回復するには手術しかありません。目の手術というと、こわい感じもしま すが、最近では短時間(10~20分)で痛みもなく、より安全にできるようになってきました。角膜の端から器材を入れ、にごっている水晶体の中身を超音波 で細かくくだきます。そして掃除機で吸い取るように除き、人工のレンズ(シリコンやアクリルなど合成樹脂製)を移植する方法が主流です。傷口も小さくすむ ため、日帰り手術が一般的です。
手術の時期は?
白内障では、「視力がいくつになったから手術をする」というものではありません。見えにくさのために生活に支障が出たり、不便さが気にかかった時が手術の時期です。
目安は、車の運転をする方は免許に必要な視力0・7、新聞や読書が楽しみな方は0・5を切るころでしょうか。手術の成功率は高いのですが、ごくまれに細菌感染や、角膜の白濁などの合併症を起こすこともあります。安易に考えず、主治医とよく相談して決めましょう。
最近では日帰りの手術が多くなっていますが、全身的な病気があったり一人暮らしで不安な方は、入院手術も選択できます。
手術後も管理を
現在普及している人工レンズは度数が一定なので、一定距離にしかピントがあいません。残った老眼や乱視のために、メガネでの調整が必要になる場合もあります。
手術後もきちんと点眼薬を入れる、徐々にもとの生活に戻すなど医師の指示を守ることが大切です。また、回復した視力を維持できるよう、目にほかの病気が出ていないか定期的に診察を受けましょう。
緑内障
早期発見がカギ
緑内障も老化に関連した病気です。日本では常に失明原因の上位であり、40歳以上の方の20人に1人が何らかの緑内障ともいわれるほど、患者数が多いことがわかってきました。しかし今でも気づかないまま、治療せず放置している人が非常に多いのが問題です。
緑内障は視神経が傷つき、視野(見える範囲)が徐々に狭くなり、やがて失明してしまう病気です。
しかし、最近では新しい診断器械や点眼薬の開発、手術法の改良がすすんでいます。きちんと治療すれば、失明の危険が少なくできるようになってきました。ポイントは早期発見、早期治療です。
眼圧と視神経のバランス
| 図2 緑内障 |
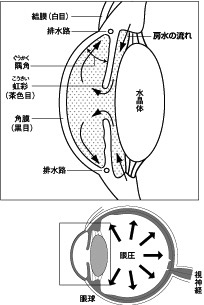 |
緑内障という病名は、眼圧が高いと黒目がはれ、瞳がひらき、目が青っぽく見えることに由来しています。眼圧とは眼球の内圧(内側から外へ押す圧力)のことです。水晶体と角膜の間を流れる房水(図2)という液体の量によって決まります。
眼圧にも血圧のように正常範囲があり、眼圧の正常値は10~21ミリ水銀柱です。主に排水部(隅角という)に問題が生じると、房水の流れが妨げられ、圧力 が上昇します。眼圧が高くなって視神経が圧迫され、傷つきますが、眼圧が低くても視神経がもともと弱いと、やはりダメージを受けてしまいます。眼圧と視神 経自身の強さのバランスが、緑内障の発病に関係しているのです。
また一口に「緑内障」といいますが、さまざまなタイプがあります。急性か慢性か、隅角の状態はどうか、眼圧は高いか低いか、他に目の病気はないかなどで分けられます。
緑内障では、どのタイプか診断することが重要です。原因が違えば対処法も変わり、治療法も変わるからです。白内障よりも診断や治療が複雑になります。
自覚症状がとぼしい
急激に眼圧があがるタイプの緑内障発作では目の痛み、頭痛、吐き気、かすみ、充血など強い症状がでます。しかし、じわじわと高い眼圧が続く人や、眼圧は 正常だという慢性の緑内障の方が圧倒的に多く、自覚症状はほとんどありません。しかも視野が狭まっても、かなり進行するまで気づかないことが多いのです。
手遅れになる前にみつけるには、目の健診が有効です。視力や眼圧の測定、眼底カメラでの視神経観察、視野検査を受けましょう。とくに眼底カメラは短時間で簡単にできる良い検査です。
まず薬で眼圧コントロール
残念ながら、すでに傷ついた視神経は元に戻りません。治療はそれ以上進行させないためです。
眼圧を下げることが一番効果的ですが、緑内障のタイプによって方法が異なります。多くの例では点眼薬が有効です。数種類の点眼薬を使うこともあり、面倒ですがきちんと点眼しましょう。
点眼や内服薬で不十分な場合には、レーザー治療や手術をします。難治性のものもありますが、根気強い治療が必要です。
上手につきあうには
40歳からはとくに定期的に健診を受けましょう。緑内障と診断されたら次のことを心がけましょう。
(1) きちんと通院し、指示どおりに点眼、内服しましょう。
(2) 心配しすぎず、わからないことがあれば遠慮せずに医師に相談しましょう。
(3) タイプによって使ってはいけない薬もあるので、内科など他のかかりつけ医にも報告しましょう。
(4) 経過が大切なので、通院先を変える時は紹介状を書いてもらいましょう。
加齢黄斑変性
ゆがんで見えたら注意!
最近問題になっているのが、加齢黄斑変性という病気です。欧米では失明原因の1位ですが、日本でも最近、食事の欧米化のためか、増えてきています。60歳以上の男性に多いのが特徴です。
この病気は、老化によって網膜の中心である黄斑部に異常が起きて、視力が低下してしまうものです。水晶体をカメラのレンズにたとえるならば、フィルムは網膜になります。このフィルムの中心(黄斑部)がおかしくなって、物が見えにくくなるわけです。
気づきにくい症状
| 図3 加齢黄斑変性 |
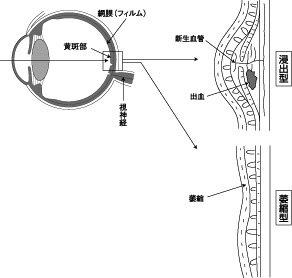 |
黄斑部の異常には浸出型と萎縮型があります(図3)。
浸出型では、加齢のため黄斑部の細胞の働きが悪くなり、酸素や栄養分が足りなくなることが原因です。酸素や栄養分を行き渡らせようとして、黄斑部に異常な 血管(新生血管)ができます。新生血管は破れやすく、出血やはれが起きます。萎縮型では黄斑部の細胞が徐々に弱り、やせ衰えていきます。
いずれも、中心部のフィルムがデコボコになるようなもので、初期には物がゆがんで見えたり、うす暗く感じる症状がでます。人は視力が悪くなると、無意識 のうちに良い方の目で補うため、このような変化に気づきにくいこともあります。
| 図4 自己チェックシート |
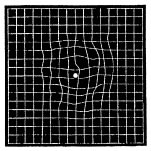 |
| 加齢黄斑変性の人が中心の白い点を見るとこのように格子模様がゆがんで見える |
進行すると、視野の中心が見えなくなるなど、日常生活に大きく影響します。早期発見が大切です。健診を受け、格子状のチェックシートで、自己点検してみましょう。加齢黄斑変性の場合、中心の白い点を見ると、図4のようにゆがんで見えます。
むずかしい治療
浸出型では、新生血管が出血しないようにくいとめることが治療の目的になります。まず黄斑部のどこに悪い部分があるのか、造影剤を用いた眼底カメラの検査をおこないます。黄斑部の中心から少し離れている場所であればレーザー光線で新生血管を焼く光凝固治療をします。
しかしこの治療法では、真中心に異常がある場合、正常な組織もいっしょに傷つき、より視力が低下してしまうなどの問題がありました。
そこで新しく登場したのが、光線力学療法です。特殊な薬を静脈注射し、正常組織には影響のない弱いレーザー光線をあてます。この薬は、新生血管に集まり レーザーに反応するという特徴があるので、悪い部分だけを治療できます。
ただし全身にも薬がまわるため、入院が必要になるなど注意点があります。また、あくまで病気の進行を抑えるもので、再発もありえます。
さらに進行した場合は、新生血管を取り除くなど、外科手術をおこなうこともあります。
萎縮型は、非常にゆっくりと進み、急に視力が落ちることは少ないのですが、これといった治療法がないため、生活上の予防法が大切です。
生活上の予防法は
加齢黄斑変性では、どちらの型も(1)たばこ、(2)日光、(3)食生活が危険因子といわれています。なるべく若いうちから禁煙し、サングラスや帽子な どで日光から眼をまもり、食事のバランスに気をつけましょう。亜鉛、ルテイン、ビタミンC、ビタミンE、β―カロテンが有効ともいわれています。食事では 緑黄色野菜を積極的に食べるなどこころがけ、サプリメントで補給するのもよいでしょう。
40歳すぎたら、目の健診を
お話ししてきたように、加齢にともなう目の病気では、「年だから仕方ない」などの自己判断や油断が禁物です。自覚症状にとぼしく気づきにくい特徴がありますので、早期発見、早期治療のために定期的に目の健診を受けましょう。
いつでも元気 2008.3 No.197





