特集2 動脈硬化の危険─あなたは大丈夫? メタボリックシンドローム ウエスト85センチ(男)・90センチ(女)が基準
 |
「ちょっと」の積み重ねが…
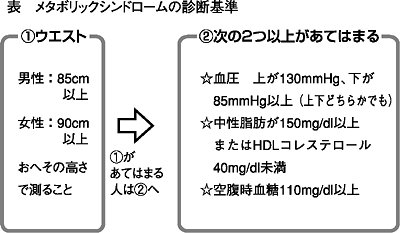
「メタボリックシンドローム」(代謝症候群)が注目されています。まず、左表の診断基準に自分をあてはめてみてください。
(1)が当てはまり、かつ(2)のうち二つが当てはまる人は、立派なメタボリックシンドロームです。ウエストはおへその高さで測ること! ベルトの位置 で測るのではありません。(2)は、すでに高血圧・高脂血症・糖尿病などと診断され、薬を飲むなどの治療を開始している人たちもふくみます。
これを見てお分かりでしょうか? (2)は、正常値を超えたらすぐひっかかるのです。つまり健康診断などで、「ちょっと血圧が高い」とか、「糖尿病のケ (!)がある」「コレステロールがちょっと高いけど…」といわれるくらいの、わずかな異常の寄せ集めなのです。
これまでも「シンドロームX」とか「内臓脂肪症候群」「死の四重奏」などと呼ばれていましたが、今年4月、日本の8つの学会が合同で先ほどの診断基準を 発表し、にわかに世を騒がしています。
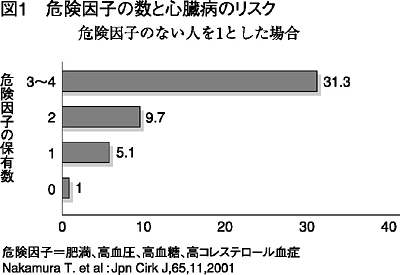
なぜ騒がれているのかというと、この状態が動脈硬化を起こす危険が極めて高いためです。図1は心臓病と危険因子の関係を表したものです。私たち医師も検 査結果の見方を変えることを迫られています。「ちょっと高いだけだから、大丈夫」ではなく「いくつ危険の芽(!)を抱えているか?」が問題なのです。
 |
 |
 |
死因の蕫トップ﨟動脈硬化
動脈硬化とは、動脈内に「あぶら」がたまったり、血管の壁が傷つき、傷ついたところに血の固まりができたり、動脈の壁の弾力がなくなりボロボロになる現象ですね。
動脈が狭まって血の流れを妨げたり血管が詰まったりし、重大な病気を引き起こします。代表的なものは次の通りです。
●狭心症・心筋梗塞 心臓自体に栄養や酸素を送る「冠動脈」が狭まると狭心症に、詰まると心筋梗塞になる
●脳梗塞 脳の血管が詰まる
●閉塞性動脈硬化症 下肢(あし)の血管が狭まって血の気がなくなり脚が冷たくなる、歩くと痛む
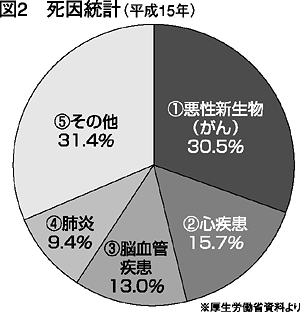
これらの「動脈硬化性疾患」は、死因の蕫トップ﨟といってよい存在になっています。食生活の欧米化で脂肪の摂取量が増え、交通手段などが発達して体を動 かす量も減ったことが関連しています。
図2をみてください。死因の1位は悪性新生物(がん)30・5%ですが、2位の心疾患と3位の脳血管疾患はいずれも動脈硬化が原因の病気です。2位と3 位を足すと28・7%で、1位とほぼ同じ率になります。
動脈硬化による病気は、麻痺や体を動かすのが苦しいなど、日常の動作を制限する後遺症が残ることも少なくありません。発作や入院のくり返し、脳梗塞では 認知症なども招き、肉体的にも精神的にも生活の質を下げる原因になっています。
洋ナシ型肥満とリンゴ型肥満
メタボリック・シンドロームでは、「内臓脂肪」を重視しています。
メタボリックシンドロームのウエストサイズの基準は男性85センチメートル、女性90センチメートル。これは、おへその高さでCT検査(輪切りの断面図 を撮影するレントゲン検査)をしたときに、内臓の周りについたおなかの中の脂肪の面積が100平方礼神になる人のウエストの平均値です。ウエストがこれよ り大きいと内臓脂肪型の肥満の疑いがあるということです。
女性のほうがウエストの基準値が大きいのは、皮下脂肪が多いからです。その分ウエストが大きくならないと、内臓脂肪が男性と同じ量にならないわけです。
同じ肥満でも皮下脂肪が多いと体型が「洋ナシ型」に、内臓脂肪が多いと「リンゴ型」になります(図3)。「洋ナシ型」は女性、「リンゴ型」は男性に多く見られます。
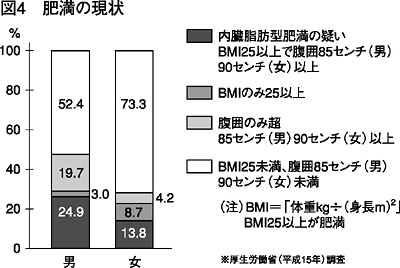
厚生労働省の調査では、肥満(BMI25以上=注)で、かつウエストがこの85センチ(90センチ)以上の人が男性で24・9%、女性で13・8%い て、内臓脂肪型肥満の疑いがあるとしています(図4)。
30~60代男性では3割近い人に内臓脂肪型肥満が疑われたそうです。
なぜ「内臓脂肪」は問題か
では、内臓脂肪のどこが問題なのでしょうか?
内臓脂肪は、皮下脂肪に比べて「活性が高い」特徴を持っています。皮下脂肪は運動やダイエットをしても落ちにくいのですが、内臓脂肪は減ったり増えたり しやすいのです。このことは、「ベルトの穴が一つ手前になった」などの現象に現れます。
「脂肪」というと「ラード」のような白い固まりを連想しがちですが、実際には内臓脂肪は分解・合成を活発にくり返しています。そして腸間膜などにくっつ いて、肝臓にいく門脈という血管に入り、血液といっしょに肝臓に流れ込みやすいのです。
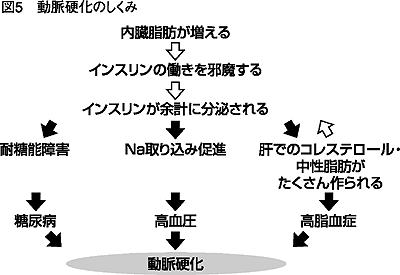
図5をみてください。血液に脂肪の量が増えると、インスリン(すい臓から出るホルモン)の分泌を促します。インスリンは血糖を下げる働きと同時に、脂肪 を蓄積しやすくする働きも持っています。
脂肪が増えるとインスリンの働きが邪魔され、さらにインスリンの分泌を招くという悪循環に陥ります。
インスリンをいくら分泌しても血糖を下げきれない状態が続くと、糖尿病を引き起こします。
またインスリンは身体にナトリウム(Na)をためてしまう作用も持ち、これが余分な水分の貯留を招くため、血液の容積が増して高血圧を起こします。
さらに最近のトピックスは、「脂肪細胞」が分泌する「アディポサイトカイン」という物質です。「アディポサイトカイン」にはさまざまな種類があります が、動脈硬化に一役かっていることがわかってきたのです。
動脈硬化の背景に注目
ちょっと前までは「動脈硬化」(とくに心筋梗塞)では、コレステロールをくわえ込んだ細胞が血管の壁の間に入り込み、何かの拍子に血管の表面が傷つき、そこに血の固まりがくっついて血管を詰まらせると考えられていました。
しかし最近では、動脈硬化の背景には、そもそも高血圧や糖尿病というあらかじめ血管の壁を傷つけやすい危険因子があることが注目されるようになりまし た。そして壁が傷ついたところに、血管の壁には入り込みにくいはずの「中性脂肪」がもぐりこんだり、小さな分子の「悪玉コレステロール」が作られやすかっ たり、という「悪条件の積み重なり」があるのだとわかってきたのです。
この悪条件の積み重なりを、複合的に動脈硬化を進める症候群としてとらえる認識が深まり、「メタボリックシンドローム」という言葉が登場したわけです。
はじめよう、内臓肥満対策
なかなか難しく、少々肩のこる話題でしたね。では、健康診断で「ちょっと高いですね」といわれたあなた、まず何をはじめたらいいでしょうか? 治療のほうも「複合的効果」をめざしましょう。
■禁煙にチャレンジ!
最初に難しい課題を持ってきてしまいましたか? しかし車に乗ってシートベルトを締めるのと同じ。まずあなたに決意してほしい一歩です。がんや肺の病気 も減らせるし、他人への害も同時に減らせます。今は「禁煙外来」やニコチンパッチ・ガムなど禁煙の「道具」も豊富、「思い立ったら吉日!」です。
■食べ物の繊維を増やす! 抗酸化物質を食べよう!
古来日本の食事を思い出してみましょう。豆や芋、しいたけや海藻などなど。玄米食や全粒パンなどもおすすめです。食物繊維には血液中のコレステロールや 糖を上げにくくする働きがあります。また果物や野菜に含まれる抗酸化物質は、動脈硬化を防ぐ効果も、がんを防ぐ効果も期待されています。
■運動~30分のウォーキング!
30分のウォーキングに挑戦しませんか? 足腰が痛む人は、テレビを見ながらいすに座ったままで足踏みすることからでも結構です。慣れない人は10分く らいから。毎日とりくみ、習慣にしましょう。
体力がついた人はさらにスピードを上げたり、物を持って歩いたりする工夫を。運動は血液検査データや血圧を改善し、転倒や骨折の予防にもなります。
さらに余力があれば、ダンベルやスクワット(ひざを曲げてしゃがんだり立ったりする)など、筋肉に力を入れるトレーニング「レジスタンス運動」も付け加 えると筋肉が育ち、安静にしていてもエネルギーを燃やす「基礎代謝」量の多い体を作ってくれると考えられています。
ただし、ここで一言! 運動を始める前には健康をチェックし、主治医と相談してください。
賢い薬物療法とは?
中年女性の2人に1人は「高脂血症」といわれていますが、全員に薬物療法が必要なわけではありません。
しかし、ライフスタイルを変えてもメタボリックシンドロームがうまく改善されない場合は、割り切って薬を使うことも必要になるでしょう。メタボリック・ シンドロームは「危険因子が集積した」状態だからです。
一方、「コレステロールの薬は飲むな」など、薬の害に警鐘を鳴らすむきもあります。賢い薬物療法とは何でしょうか?
薬による治療も、最初にお話したように危険をいくつ持っているかによって方針を変えるべきです。
また、薬物療法によってメタボリックシンドロームの危険因子に働きかけるときに、目的とする病気の治療にとどまらず、さらに動脈硬化防止の効果を期待す る事もあります。高血圧の薬では、血圧を下げる以外に「血管を守る」「炎症を抑える」「代謝によい」など。高脂血症の薬も、「炎症を抑え」たり「動脈硬化 を小さくする」などの効果が期待されています。糖尿病の薬も「インスリンの効き目をよくする」「脂肪を減らす」などです。同時に、これまでの薬の使い方が よかったかどうかも見直されています。
アスピリンは熱や頭痛の薬でしたが、今では血管の炎症を抑え、血を固まりにくくする効果が期待されています。「肥満を抑える薬」もさらに改良されること でしょう。いずれにしても、科学の進歩に追いつける正しい情報と理解が必要です。
飢餓の歴史をのりこえて
人類の歴史は、長い間飢餓の歴史でした。インスリンを分泌して体に栄養を蓄える性質は、生き延びるために なくてはならないものでした。ところが飢餓の時代を生き延びた優良な遺伝子が、食生活が豊かになった今日、残念なことに糖尿病などの生活習慣病を起こす原 因になっているという説があります(飢餓遺伝子仮説)。
体重がなかなか減らないのは
人類は食べるものが不足したときは、体の「代謝」の速度を落とすことによってエネルギーを節約して暮らす ことができるように体が作られてきました。ダイエットしても体重がなかなか減らない、あるいはダイエットをやめたら「リバウンド」で、よけいに太っちゃっ たというのはこのためです。やはり、運動によって燃やすエネルギーを増やすことが必要です。またレジスタンス運動などで、大腿四頭筋(太ももの筋肉)など 主だった筋肉を鍛え、普段から代謝のよい体を作っておくことが大切です。
いつでも元気 2005.10 No.168
- 記事関連ワード
- 検査