【新連載】33.抗がん剤の副作用
トラスツマブ(ハーセプチン)による爪の障がい、オキサリプラチン(エルプラット注:L-OHP)によるアナフィラキシー、白血球減少、好中球減少、間質性肺炎などグレード2以上の重篤な副作用、アロマターゼ阻害作用薬;アナストロゾール(アリミデックス)、エキセメスタン(アロマシン)、レトロゾール(フェマーラ)による関節痛、ティーエスワン=テガフール, ギメラシル, オテラシルカリウムによる血液障害の副作用と副作用の回避について、テガフール・ウラシル(ユーエフティ配合カプセルなど)による味覚障害、パクリタキセル注による酩酊(めいてい)・たこつぼ型心筋症

■ハーセプチンによる爪の障害
トラスツマブ(製品名:ハーセプチン)は、HER2(ハーツー;ヒト上皮増殖因子受容体tepe2)に特異的に結合する「ヒト化モノクローナル抗体」製剤で、HER2陽性乳がんに対する標準治療薬として、国内外のガイドラインで推奨されています。
ある事業所でトラスツマブを3週ごとに投与(B法)中の患者に爪がひび割れたり、欠ける症状が観察されたため、当該事業所に通院治療中の患者について、同様の症状の発現の有無を集中的にモニターすると、8人中7人の患者に同様の症状がみられたとの報告が寄せられました(下表)。
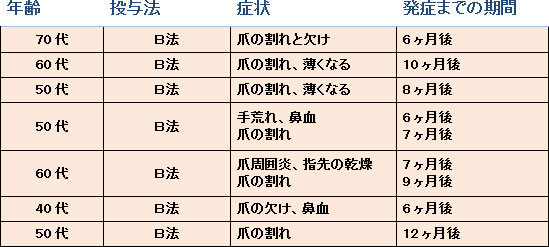
本剤による爪障害の副作用は、承認時の各種臨床試験で2.4~12.2%で、海外よりも国内のほうが多い傾向です。作用機序は明確ではありませんが、ヒト上皮増殖因子受容体を標的にした本剤は「EGFR阻害剤」と同様の機序で皮膚・粘膜障害(皮膚乾燥、爪障害、鼻出血、下痢等)を起こすと考えられます。爪障害の発現時期は、投与5~6ヶ月後でやや多くなるとの報告で、皮膚障害と爪障害では皮膚障害が先行して発現する傾向があります。
報告者からは、「今回3週間ごと投与(B法:初回8mg/kg、以降6mg/kg)の患者8人中7人に爪・皮膚障害が認められ、添付文書の記載より高頻度で副作用が 起こっているのではないかと考えられた。一方で、毎週投与(A法:初回4mg/kg、以降2mg/kg)の患者では爪障害の訴えは少なく、1回の投与量が爪障害の 発生頻度に関係する可能性が示唆された」としています。
爪障害は軽微な副作用ですが、投与対象は主婦層が多く、家事に支障が出るなどQOLに影響します。注入反応や心機能障害以外は副作用が少ない薬剤とされていますが、このような副作用にも注意しながら同効薬のラパチニブ(製品名:タイケルブ)と同様の援助を行う必要があります。
(民医連新聞 第1545号 2013年4月1日)
■オキサリプラチン(エルプラット注:L-OHP)の重篤な副作用について
エルプラット注は、大腸がんの標準的な薬物療法上、重要な薬剤です。
当副作用モニターに、アナフィラキシー、白血球減少、好中球減少、間質性肺炎などグレード2以上の副作用をはじめ、一年間で11件の報告が寄せられています。
FOLFOX療法(フォルフォックス=FOL〔フォリン酸〕、F〔フルオロウラシル〕、OX〔オキサリプラチン〕の3剤併用療法)で、エルプラット注を使用する場合、投与可能条件は、好中球数1,500/立方メートル以上、血小板75,000/立方メートル以上です。添付文書の減量基準にあては まる時は、通常の1日量85mg/平方メートル(体表面積当たり)を65mg/平方メートルに減量するなどの対応が必要になります。
また、エルプラット注による過敏症は発現率が13%と高く、主な症状は、顔面紅潮、掻痒感、震え、低血圧、気管支けいれん、悪心・嘔吐です。本剤 は1日1回投与後に13日間休薬し、それを「1サイクル」としますが、過敏症状は4~11サイクルで出現しやすく(中央値7)、投与後すぐに症状が現れます。また、治療サイクル数が多い患者は、重篤な症状が発現する恐れがあります。
末梢神経障害は投与後すぐ、または少し時間が経ってから、手や足、口の周りのしびれや痛み、喉の締めつけ感の急性症状として現れます。
さらに、手足の持続的な知覚異常、知覚鈍磨などの機能障害が、遅発性、蓄積性で用量依存性に発現します(オキサリプラチン総投与量680mg/平方メー トルではグレード2が20%以上出現したと報告されている)。
これらの副作用が、減量によっても回避できない場合には、末梢神経障害が少ないという点で、FOLFIRI療法(オキサリプラチンの代わりにイリノテカ ンを使用する3剤併用療法)に切り替えるなど、投与計画書の目的を考慮した対応が必要になります。
(民医連新聞 第1480号 2010年7月19日)
■オキサリプラチンによるアナフィラキシーショックの副作用について
オキサリプラチン(商品名;エルプラット注)は、フルオロウラシル、レボホリナートを併用しFOLFOX療法として、進行・再発の大腸がん の標準治療のひとつです。2009年8月には、結腸がんの術後化学療法にも適応が拡大されました。過去1年間に副作用モニターに報告された副作用は、アナフィラキシー様症状(ショック含む)3例、顔面紅潮、全身掻痒感、全身発赤の1例、フルニエ症候群1例、溶血性尿毒症症候群1例がありました。
以下にアナフィラキシーショックを起こした症例について紹介します。
症例)50歳代男性。下行結腸がんにて左半結腸切除術後、 局所高度進行がんのため、FOLFOX療法開始(全6回施行)。血小板減少、末梢神経障害出現のため、FOLFIRI療法(エルプラットのかわりにカンプト注Ⓡ使用)に変更し、13回施行。再度、FOLFOX療法開始(累計8回目)。前処置として、ステロイド剤、H1・H2ブロッカー投与。エルプラット注投与開始15分後、「気持ち悪い」と訴え、全身冷汗、嘔吐(+)、血圧低下(70台)、体温低下(35.5℃)、脈拍60回/分、 SpO2 90%のため、投与を中止し、補液・乳酸リンゲル液を開始し、ステロイド(ソルメルコート)200mg投与。15分後症状改善した。
過敏症状を起こした症例はいずれも、FOLFOX療法→FOLFIRI療法→FOLFOX療法・XELOX療法(ゼローダとの併用)・SOX療法(TS-1との併用)に切り替えた際に発現していました。
エルプラット注のアナフィラキシーの発現の特徴として、5回目以降(中央値7回目)に発現しやすく、繰り返し投与することで、発現が増加することが知られています。アレルギー防止目的の前処置を行っていても発現することがあるため、投与中の観察を十分に行う事が重要です。エルプラット注の再投与時は、前回療法で何もなかったからと過信せず、特に注意してください。
(民医連新聞 第1537号 2012年12月3日)
■アロマターゼ阻害剤 (乳癌補助療法剤)による関節痛
アロマターゼ阻害剤には、第二世代ファドロゾール(アフェマ)、第三世代アナストロゾール(アリミデックス)、レトロゾール(フェマーラ)、エキセメスタン(アロマシン)があります。第三世代アロマターゼ阻害剤は、閉経後のホルモン受容体陽性乳癌患者の補助療法剤として、抗エストロゲン剤と並んで広く使用されています。
最近、海外で本剤の関節痛などの副作用の発現率が20~30%あり、およそ5%が治療を中止し、発現リスクは年齢や種類・使用期間に無関係であり、過体重と、先行して抗エストロゲン剤を使用したかどうかに相関する傾向があるとの学会報告がありました。
民医連の副作用モニター報告では、2005年1月から2007年1月までの2年間で、アロマターゼ阻害剤については14件あり、うち関節痛の報告が、アロマシンで3件、アリミデックスで4件ありました。いずれもグレード1で、経過観察で投与を継続した1件をのぞいて投与中止しています。投与中止になった6件のうち、抗エストロゲン剤からの変更症例が4件あり、発現期間は1週~2年と様々でした。6件すべて抗エストロゲン剤に変更となりました。
熊本大学の奥村氏らの報告に「25%の患者に関節可動時に円滑に運動ができないものや関節運動に痛みをともなう症状が認められた。発現時期の中央値は3ヶ月であった。投与中止例は、はじめからアロマターゼ阻害剤を使用した群に比べ、抗エストロゲン剤からアロマターゼ阻害剤に変更した群に多い傾向があった。作用機序として低エストロゲン状態による軟骨代謝異常や軟骨滑液の粘性の変化が考えられる。症状が出現した後、原因は不明だが症状が改善する場合と悪化する例があり、症状出現後の6カ月間は症状の変化を注意深く観察し、抗エストロゲン剤の継続投与の可否を決めるほうが良い」との指摘があります。他に日本大学の谷氏らによる、「アロマターゼ阻害剤によるリウマチ様関節症状」に関する119例のアンケート調査では、57%の患者にこわばり、43%に関節痛が認められ、患者は自覚していても主治医に報告していない例が多いと報告しています。
閉経後乳癌のホルモン療法は、少なくとも5年間は継続する必要があります。本剤の関節症状は、添付文書などの「承認時では数%程度」との報告よりも実際 はかなり多いと予想されます。たとえ重篤ではなくとも、患者のQOLと服薬の意欲を低下させ、治療効果を妨げる要因になるので、本剤服用にあたっては関節 症状について十分に説明し、経過を観察する必要があります。
(民医連新聞 第1400号 2007年3月19日)
■ティーエスワンの副作用について
ティーエスワン(テガフル・ギメラシル・オテラシルK)は胃癌、結腸・直腸癌、頭頸部癌の適応をもつ代謝阻害薬です。直近の3ヶ月間で、色素沈着、血液障害、口内炎、味覚障害、食欲不振など13例の副作用が報告されました。
症例1)血液障害(赤血球、ヘモグロビン減少)
80歳代男性。1クール目25mg4錠3週間服用。1クール服用後、赤血球、Hb、血小板減少、2週間休薬。2クール目20mg4錠を4週間服用。2クール終了後、血小板は回復しているが、赤血球回復せず。その後他剤へ変更。
症例2)涙道閉塞
70歳代男性。白内障あり。ティーエスワン25mg4錠投与開始。4週服薬2週休薬。3クール目で涙目あり。眼科で涙道閉塞と指摘。前後して色素沈着も発現。
症例3)色素沈着
50歳代女性。アイソボリン・5FU注5クールによる色素沈着あり。2カ月後、ティーエスワン25mg4錠投与開始。4週服薬2週休薬し2クール目で色素沈着悪化。角化症進行し眠強く食欲不振。服用休止で改善。
本剤の副作用は血液障害と皮膚や粘膜へのアレルギー症状が出現するようです。比較的早く血色素低下が出現し(ピーク1週間目)、白血球・血小板(ピーク2~3週目)の障害が発現します。またこの前後に色素沈着・口内炎・食欲不振・下痢・涙目など皮膚や粘膜の症状も現れます。検査値だけでなく、全身症状から見極めることも大切です。皮膚・粘膜異常や消化器症状なら、自覚症状があります。定期的な検査はもちろん、患者に説明しておくことで、副作用を早めに察 知できるのではないでしょうか。
外来での化学療法が伸びています。引き続き副作用モニターを強めていきましょう。
(民医連新聞 第1343号 2004年11月1日)
2006年度、当モニターにティーエスワン(テガフル・ギメラシル・オテラシルK)による副作用が13件寄せられ、うち血液障害が5件ありました。抗癌剤による血液障害は、早期に発見し、対応 できるかどうかで予後が大きく左右されます。抗癌剤による血液障害を重篤にしないための方策について(1)(2)で考えます。
(1)TS-1(ティーエスワン)による重篤な副作用の回避について -1-
症例)80歳代女性。胃癌。他院にて、ティーエスワン80mg/日が開始された。第2クール2週目に食欲低下を訴え、来院し入院となった。他に下腹部痛、頻尿の訴えもあり膀胱炎の疑いで抗生剤を投与。その時点で白血球 4200/mm3、Hb 9.8mg/dl、血小板30,000/mm3であった。すぐに膀胱炎症状は消失したが、食欲不振は続いていた。
入院5日目、白血球は800/mm3、Hb 7.3mg/dl、血小板は10,000/mm3、CRPは7.25に。骨髄抑制が疑われ、ティーエスワン中止。濃厚血小板輸血と抗生剤投与を開始した。翌日喀血し、止血剤を投与したが、入院7日目に白血球は600/mm3、Hbは 6.8mg/dl、血小板は2,000/mm3、CRPは11.92となり、入院11日目に永眠した。
本症例では、高齢者へのティーエスワン投与の是非が問われます。また、適正使用基準値を下回っていたのに本剤を継続したこと、血液検査が適切な頻度で行われていなかったなど、いくつかの問題点があります。
本剤を使用する際は、クールごとに適正使用基準に合致しているか必ず確認し、経過中に何らかの異常がみられた場合は、投与継続の可否を慎重に判断すること、好中球減少が疑われる場合には、頻回に検査を行い、続いて起こる重篤な副作用を早期に回避するための策を講じることが必要です。
(民医連新聞 第1406号 2007年6月18日)
(2)TS-1(ティーエスワン)による重篤な副作用の回避について -2-
ティーエスワンによる血液障害の事例から、重篤な副作用を回避するための注意について前述しました。ここでは、化学療法剤で血液障害が生じた際の対応について追及します。
化学療法によって生じる血液障害、特に好中球減少症は、出現頻度が高く、かつ致死的な経過をたどりがちです。事前に、このような場合にとるべき最善の方法をガイドラインとして明示し、徹底することは、重篤な事態を避ける手だてとなります。
ガイドラインで決めておく具体的内容は、(1)初期診断として必要な検査項目。(2)初期治療のエンピリックセラピーとして推奨すべき抗生剤(連鎖球菌・緑膿菌を含むグラム陰性桿菌をカバーする薬剤、MRSAが疑われる場合等)。(3)G-CSF製剤の使用の目安。(4)「初期治療後の薬剤変更」について(3~5日後に判断し、発熱状況や起因菌同定、真菌感染症の有無などから、その後の治療指針)などです。
また、全身管理のための個室管理や対策チームの結成、インフォームドコンセント、症状に応じた他治療法や検査などを決めておき、即時の対応が確実に行われるよう明確に示しておかなければなりません。
近年、強力な経口抗がん剤が登場し、外来での化学療法の経験も蓄積し、在宅で癌治療を行う例が増えています。在宅での治療は、患者の日常生活が保たれるという利点がある一方で、重篤な副作用を早期に発見しにくいという危険性もあります。
抗がん剤使用中の血液障害は急速にすすみ、致死的になりかねません。各施設で、このような事例に遭遇した場合、誰もがいつでも最善の策を講じられるよう 診療ガイドラインを策定し、全科が協力し組織的な対応ができるようにしましょう。
また、紹介入院や診療所で化学療法をしている患者では、患者情報が掌握しにくく、迅速な対応ができない場合もあります。医療連携が円滑に行われるような流れを確立する必要があります。
(民医連新聞 第1407号 2007年7月2日)
■ワルファリンとの併用薬によるINR上昇の管理
ワルファリン(商品名;ワーファリン)と他剤との併用によるINR(PT-INR:プロトロンビン時間国際標準比)の上昇については、すでに当モニターで2008年6月にフロリードゲルとの併用による症例を紹介しています。
https://www.min-iren.gr.jp/?p=16703
今回、テガフール・ギメラシル・オテラシルカリウム配合剤カプセル(商品名;ティーエスワン配合カプセル)との併用による報告が寄せられました。
症例)80歳代女性。ワルファリンの服用を約3年前から開始し、2mg/日でコントロールしていたが(INR 1.84)、膵臓癌との診断で、テガフール・ギメラシル・オテラシルカリウム配合剤カプセルを40mg/日から開始。1週間後に100mg/日へ増量し、その1週間後にINRが4.8に上昇。内出血などは見られなかったが、ワルファリンを中止し、12日後にはINRが1.38に改善。
相互作用の機序はテガフール・ギメラシル・オテラシルカリウム配合剤カプセルによって、ワルファリンの代謝酵素CYP2C9が阻害され、作用が増強した ものです。同じフッ化ピリミジン系抗腫瘍剤であるカペシタビン(商品名;ゼローダ)は死亡例の報告もあり、併用について添付文書上で警告されています。
その他、当副作用モニターにはオフロキサシン(商品名;タリビット錠)併用によってINR 3.4への上昇が示唆された80歳代男性の症例も報告されています。抗生物質との併用では、腸内細菌抑制作用によってビタミンK生産が低下し、ワルファリンの作用増強につながるとの説があります。
今回の症例では、テガフール・ギメラシル・オテラシルカリウム配合剤カプセルを処方した時点で、継続処方されていたワルファリンについての情報が、内科から伝わっていませんでした。ワルファリンは多くの薬剤と相互作用を有することから注意が必要な薬剤です。
相互作用の原因となる薬剤が、他の医療機関から処方される場合も多いと思われます。調剤薬局でのお薬手帳による情報提供管理と併用薬チェックをしっかり行い、出血傾向などの注意喚起が重要です。
(民医連新聞 第1535号 2012年11月5日)
■ユーエフティー(UFT)による味覚障害
症例)50歳代男性。ユーエフティーを3カプセル/日で服用開始。23日目に味が分かりにくく、口の中がモヤッとする、と訴えあり。2カプセル/日に減量したが異常は続き、投与64日目に中止。中止後、9ヶ月しても味覚が戻らない。
ユーエフティーの味覚障害は、亜鉛とのキレート形成により、生体の亜鉛が不足し、味蕾(みらい)細胞の新生交代が遅延することにより、味覚受容体の感度 が低下すると考えられています。味覚回復のためには薬剤の中止が必要です。また、血清亜鉛値が低い症例では、亜鉛の内服治療が試みられますが、必ず回復するとはいえません。味覚障害が起きた症例の約2割で、また、重篤な味覚障害の半数以上では、中止後も回復しません。
高齢者では、味蕾の数が減少し、「甘、塩、酸、苦味」の認知閾値も低下します。特に50代から60代では本剤の副作用が顕著になることから、 味蕾の老化が味覚障害に影響していると考えられます。日常的に亜鉛を含む牡蛎(かき)や小魚、海草、ココア、緑茶などを摂取するように心がけることも、予防の上で大切です。
味覚異常を生じた例では、「みその味がおかしい」「食材の味が分からない」「味がまったく分からない」など、その表現は様々です。患者の状態をよく聞きとり、味覚異常が疑われた場合、早期に発見し、副作用により患者様のQOLを低下させることのないよう、十分な配慮をしていきましょう。
(民医連新聞 第1404号 2007年5月21日)
■パクリタキセル注による酩酊(めいてい)・たこつぼ型心筋症
パクリタキセル注(PTX)は、ひろく使用される抗がん剤ですが、薬剤を溶かすためにビール500mL相当のアルコールが添加されています。
今回、アルコール不耐性患者にPTX注を投与したことで、酩酊、および、たこつぼ型心筋症を発症した症例が報告されましたので、紹介します。
症例)70代女性。卵巣がん手術目的で入院、術前化学療法としてTC療法(パクリタキセル+カルボプラチン)施行が予定されていた。薬剤師による聞き取りの際にアルコール不耐症が発覚したが、主治医と相談した上で、翌日のTC療法は予定通り実施することとなった。
PTX注開始20分後に手指のしびれ、開始60分後に顔面紅潮と呻吟(しんぎん)が出現。対症療法を実施し、PTX注は継続、予定どおり3時間で投与終了した。
PTX注投与終了2時間後、再び呻吟が出現。さらに1時間30分後、心電図異常(ST上昇)が出現。緊急心臓カテーテル検査・治療が実施され、たこつぼ型心筋症と診断された。その後、左室壁運動が改善し、経過良好。
アルコール不耐症患者にPTX注を投与する際の対策は、以下の2点があげられます。
(1)投与速度を遅くし、症状を見ながら投与する
(2)投与前後で水分補給や補液を行う
今回の症例では十分な補液が行われていましたが、投与速度を変更するなどの対策が不十分でした。
たこつぼ型心筋症の発症機序については身体的・精神的ストレスにともなう交感神経の過剰興奮、冠動脈の多肢痙攣(けいれん)による気絶心筋、カテコラミンの異常分泌が指摘されており、アルコール不耐症患者へのアルコール投与が引き金になった可能性は高いと考えられます。
PTX注投与前は飲酒エピソードを具体的に聞き取ること、アルコール不耐症が疑われる場合には十分な対策と観察を行うことが重要です。
なお、現在はアルコール負荷の少ないプロトコールも作成されています。
(民医連新聞 第1764号 2022年7月18日)
■画像提供 山梨民医連
http://www.yamanashi-min.jp/2016_yakuzaishi-bosyu/HTML5/pc.html#/page/1
山梨勤労者医療協会 甲府協立病院 薬局
http://www.yamanashi-min.jp/kofukyouritsu/
■掲載過去履歴一覧
https://www.min-iren.gr.jp/?cat=28
■副作用モニター情報履歴一覧
http://www.min-iren.gr.jp/ikei-gakusei/yakugaku/zy1/k02_fukusayou/
■「いつでも元気」くすりの話し一覧
http://www.min-iren.gr.jp/?cat=26
■薬学生の部屋
https://www.min-iren.gr.jp/ikei-gakusei/yakugaku/index.html
**【薬の副作用から見える医療課題】**
全日本民医連では、加盟する約650の医療機関や352の保険薬局からのデータ提供等を背景に、医薬品の副作用モニターや新薬評価を行い、およそ40年前から「民医連新聞」紙上(毎月2回)などで内外に情報発信を行っております。
<【薬の副作用から見える医療課題】掲載済み>
*タイトルをクリックすると記事に飛びます
1.民医連の副作用モニターとは~患者に二度と同じ副作用を起こさないために~
2.アルツハイマー治療薬の注意すべき副作用
3.味覚異常・聴覚異常に注意すべき薬剤
4.睡眠剤の注意すべき副作用
5.抗けいれん薬の注意すべき副作用
6.非ステロイド鎮痛消炎剤の注意すべき副作用
7.疼痛管理に使用する薬剤の注意点
8.抗パーキンソン薬の副作用
9.抗精神薬などの注意すべき副作用
10.抗うつ薬の注意すべき副作用
11.コリン作動性薬剤(副交感神経興奮薬)の副作用
12.点眼剤の副作用
13.消化器系薬剤の様々な副作用
14.ジゴキシン(強心剤)の注意すべき副作用
15.抗不整脈薬の副作用
16.降圧剤の副作用の注意点
17.トリプタン系薬剤(片頭痛治療薬)の副作用について
18.脂質異常症治療薬の副作用について
19.喘息及び慢性閉塞性肺疾患治療薬の副作用
20.潰瘍性大腸炎治療薬の副作用
21.抗甲状腺ホルモン剤チアマゾールによる顆粒球減少症の重症例
22.過活動膀胱治療薬の副作用
23.産婦人科用剤の副作用
24.輸液の副作用
25.鉄剤の注意すべき副作用
26.ヘパリン起因性血小板減少症
27.高尿酸血症治療薬の注意すべき副作用
28.糖尿病用薬剤の副作用 その1
29.糖尿病用薬剤の副作用 その2
30.糖尿病用薬剤の副作用 その3
31.抗リウマチ薬「DMARDs」の副作用
32. ATP注の注意すべき副作用






